Haluksy, czyli paluch koślawy, to nie tylko problem estetyczny, ale przede wszystkim poważna dolegliwość ortopedyczna, która może znacząco obniżyć komfort życia. Wiele osób boryka się z bólem i dyskomfortem, często nie wiedząc, jak skutecznie sobie z nimi radzić. Ten kompleksowy przewodnik ma na celu dostarczenie wyczerpujących informacji na temat przyczyn, objawów oraz, co najważniejsze, pełnego wachlarza dostępnych metod leczenia od sprawdzonych domowych sposobów, przez zaawansowaną fizjoterapię, aż po nowoczesne techniki operacyjne. Moim celem jest, abyś znalazł tutaj praktyczne wskazówki i rzetelną wiedzę, która pomoże Ci podjąć świadome decyzje dotyczące zdrowia Twoich stóp.
Skuteczne leczenie haluksów kompleksowy przewodnik po metodach zachowawczych i operacyjnych
- Haluksy to deformacja dużego palca stopy, często dziedziczona, pogarszana przez nieodpowiednie obuwie. Objawiają się bólem, stanem zapalnym i widocznym odchyleniem palucha.
- Leczenie zachowawcze obejmuje regularne ćwiczenia wzmacniające stopę, stosowanie wkładek ortopedycznych, separatorów i aparatów korekcyjnych, a także profesjonalne zabiegi fizjoterapeutyczne, takie jak fala uderzeniowa czy laseroterapia.
- Operacja haluksów jest rozważana, gdy metody zachowawcze nie przynoszą ulgi, ból jest silny, a deformacja postępuje. Nowoczesne techniki, w tym małoinwazyjne (MICA), minimalizują ból pooperacyjny i skracają rekonwalescencję.
- Koszty i dostępność: Zabieg można wykonać w ramach NFZ (długi czas oczekiwania) lub prywatnie (koszt ok. 3 000 - 7 000 zł za stopę, krótszy czas oczekiwania).
- Rekonwalescencja po operacji trwa od 6 tygodni do 3 miesięcy i wymaga odciążania stopy oraz intensywnej rehabilitacji. Kluczowa jest również profilaktyka, w tym odpowiednie obuwie i dbanie o prawidłową masę ciała, aby zapobiec nawrotom.
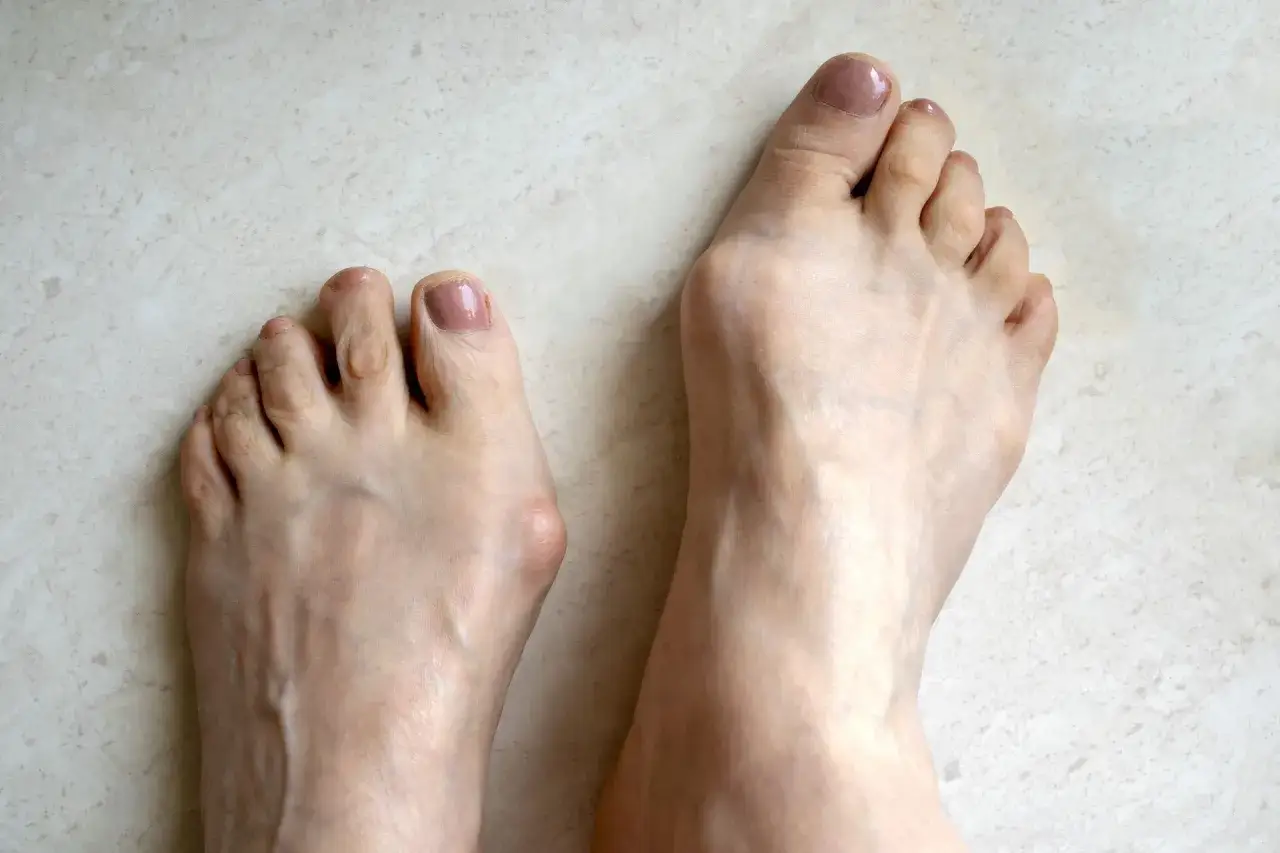
Haluksy: Rozpoznaj problem i zrozum jego przyczyny
Haluksy, znane również jako paluch koślawy (hallux valgus), to jedna z najczęstszych deformacji stopy, która dotyka miliony ludzi na całym świecie, zwłaszcza kobiet. Charakteryzują się one odchyleniem dużego palca w stronę pozostałych palców oraz uwypukleniem głowy pierwszej kości śródstopia, tworząc bolesną narośl po wewnętrznej stronie stopy. Pierwsze objawy, które często bywają ignorowane, to nie tylko widoczna deformacja, ale także narastający ból w okolicy stawu, nasilający się podczas chodzenia czy noszenia obuwia. Mogą pojawić się również stany zapalne, zaczerwienienie, obrzęk, a z czasem także odciski i modzele, wynikające z niewłaściwego rozkładu ciężaru na stopie. Z mojego doświadczenia wynika, że kluczowe przyczyny powstawania haluksów to przede wszystkim predyspozycje genetyczne jeśli Twoi rodzice lub dziadkowie mieli haluksy, istnieje większe prawdopodobieństwo, że i Ciebie dotknie ten problem. Inną, niezwykle istotną kwestią jest nieodpowiednie obuwie. Noszenie butów na wysokim obcasie oraz z wąskimi noskami znacząco przeciąża przodostopie i sprzyja deformacji. Dodatkowo, płaskostopie (zarówno poprzeczne, jak i podłużne), nadwaga, stojący tryb życia oraz niektóre choroby reumatyczne, takie jak reumatoidalne zapalenie stawów, również zwiększają ryzyko rozwoju haluksów.„Wczesne rozpoznanie haluksów i podjęcie działań to klucz do sukcesu. Ignorowanie pierwszych objawów, takich jak ból czy delikatna deformacja, często prowadzi do progresji schorzenia, silnego bólu i konieczności bardziej inwazyjnych metod leczenia. Nie czekaj, aż problem stanie się nie do zniesienia.”
Dlaczego zwlekanie z diagnozą to błąd? Konsekwencje nieleczonych haluksów
Niestety, wiele osób bagatelizuje pierwsze symptomy haluksów, uznając je za drobny defekt kosmetyczny lub chwilowy dyskomfort. Jest to jednak poważny błąd, który może prowadzić do długoterminowych i bolesnych konsekwencji. Nieleczone haluksy nie tylko postępują, ale również wywołują szereg innych problemów. Z czasem ból staje się chroniczny i coraz bardziej intensywny, uniemożliwiając normalne funkcjonowanie, a nawet noszenie ulubionego obuwia. Ograniczona ruchomość dużego palca wpływa na biomechanikę całej stopy, co może prowadzić do przeciążeń innych stawów, a nawet kręgosłupa. Ciągły ucisk i tarcie w obrębie zdeformowanego stawu sprzyjają powstawaniu bolesnych odcisków i modzeli, które są nie tylko nieestetyczne, ale i bardzo dokuczliwe. W zaawansowanych stadiach deformacja może być tak duża, że paluch zaczyna nachodzić na drugi palec, prowadząc do jego młotkowatego zniekształcenia. W mojej praktyce widziałem wiele przypadków, gdzie zwlekanie z interwencją prowadziło do konieczności znacznie bardziej skomplikowanych i długotrwałych zabiegów, niż byłoby to potrzebne na wczesnym etapie.

Leczenie bez skalpela: Kompletny przewodnik po metodach zachowawczych
Zanim zdecydujemy się na interwencję chirurgiczną, warto wyczerpać wszystkie dostępne metody zachowawcze. Często są one niezwykle skuteczne w łagodzeniu bólu, zmniejszaniu stanu zapalnego i, co najważniejsze, w spowalnianiu progresji haluksów. Kluczem jest regularność i konsekwencja w ich stosowaniu.
Domowa apteczka na haluksy: Skuteczne kąpiele, okłady i maści łagodzące ból
Wiele osób szuka ulgi w domowych sposobach, i słusznie niektóre z nich mogą przynieść znaczną poprawę, szczególnie w łagodzeniu bólu i stanu zapalnego. Polecam przede wszystkim kąpiele stóp z solą Epsom. Magnez zawarty w soli działa rozluźniająco na mięśnie i może pomóc w redukcji obrzęków. Wystarczy rozpuścić kilka łyżek soli w ciepłej wodzie i moczyć stopy przez 15-20 minut. Skuteczne są również okłady z lodu owinięte w cienką ściereczkę kostki lodu przykładane do bolącego miejsca na 10-15 minut pomogą zmniejszyć stan zapalny i ból. Na rynku dostępne są też maści przeciwbólowe i przeciwzapalne (np. z ibuprofenem, diklofenakiem), które można stosować miejscowo, aby przynieść szybką ulgę. Pamiętajmy jednak, że te metody łagodzą objawy, ale nie korygują samej deformacji. W medycynie ludowej spotyka się również takie metody jak okłady z jodyny z aspiryną czy napary z liści laurowych, jednak ich skuteczność nie jest potwierdzona naukowo i zawsze zalecam ostrożność przy ich stosowaniu.
Ćwiczenia, które naprawdę działają: Jak wzmocnić stopę i spowolnić deformację?
Regularne ćwiczenia są fundamentem leczenia zachowawczego haluksów. Ich celem jest wzmocnienie mięśni stóp, poprawa elastyczności i przywrócenie prawidłowej biomechaniki. Oto kilka, które z czystym sumieniem mogę polecić:
- Turlanie piłeczki pod stopą: Usiądź na krześle i turlaj małą piłeczkę (np. tenisową lub specjalną z kolcami) pod stopą, koncentrując się na łuku stopy. To świetnie rozluźnia powięź podeszwową i stymuluje mięśnie.
- Podnoszenie przedmiotów palcami: Rozsyp na podłodze małe przedmioty (np. kulki, koraliki, ołówki) i spróbuj podnosić je palcami stóp, przenosząc do pojemnika. To wzmacnia drobne mięśnie stopy.
- "Krótka stopa": To ćwiczenie polega na skróceniu stopy bez zginania palców, poprzez aktywne uniesienie łuku podłużnego. Spróbuj "przyciągnąć" podstawę palców do pięty, nie ruszając stopy z miejsca. Utrzymaj napięcie przez kilka sekund i rozluźnij.
- Ćwiczenia z gumą oporową: Załóż gumę oporową na duże palce obu stóp. Spróbuj oddalić palce od siebie, pokonując opór gumy. To wzmacnia mięśnie odwodzące palucha.
- Rozciąganie palucha: Delikatnie odciągaj duży palec od pozostałych palców, a następnie zginaj go w górę i w dół, aby poprawić jego ruchomość.
Wkładki, separatory, aparaty korekcyjne: Jakie zaopatrzenie ortopedyczne wybrać i jak je stosować?
Odpowiednio dobrane zaopatrzenie ortopedyczne może przynieść znaczną ulgę i wspomóc korekcję. Wkładki ortopedyczne, zwłaszcza te indywidualnie dopasowane, są kluczowe w przypadku płaskostopia, które często towarzyszy haluksom. Ich zadaniem jest prawidłowe podparcie łuków stopy i rozłożenie nacisku, co odciąża przodostopie. Separatory międzypalcowe, wykonane z silikonu, umieszcza się między dużym a drugim palcem, aby zapobiec ich nachodzeniu na siebie i utrzymać prawidłową oś palucha. Podobnie działają kliny i peloty, które mogą być wbudowane we wkładki lub stosowane oddzielnie, by odciążyć bolesne miejsca. Bardzo ważną rolę odgrywają również aparaty korekcyjne (szyny). Dostępne są modele noszone na noc, które delikatnie odciągają paluch, oraz aparaty dynamiczne, które można stosować w ciągu dnia, również w obuwiu. Pamiętaj, że wybór odpowiedniego zaopatrzenia powinien być skonsultowany z ortopedą lub podologiem, aby było ono skuteczne i bezpieczne.
Profesjonalne wsparcie: Kiedy warto udać się do fizjoterapeuty i jakie zabiegi pomagają?
Gdy domowe metody i zaopatrzenie ortopedyczne nie przynoszą wystarczającej poprawy, a ból staje się uciążliwy, to znak, że warto poszukać profesjonalnego wsparcia fizjoterapeuty. Specjalista nie tylko oceni stan Twojej stopy i postawy, ale także dobierze indywidualny plan terapii. Wśród zabiegów, które mogą pomóc w leczeniu haluksów, wymienić należy: falę uderzeniową, która stymuluje procesy regeneracyjne i zmniejsza ból; laseroterapię, redukującą stan zapalny i przyspieszającą gojenie; krioterapię, czyli leczenie zimnem, które działa przeciwbólowo i przeciwzapalnie; ultradźwięki, poprawiające ukrwienie i elastyczność tkanek; oraz jonoforezę, umożliwiającą wprowadzenie leków przeciwzapalnych bezpośrednio do tkanek. Niezwykle cenną metodą jest również terapia manualna, podczas której fizjoterapeuta pracuje nad mobilizacją stawów stopy i rozluźnieniem napiętych mięśni. Coraz częściej stosuje się także kinesiotaping, czyli plastrowanie dynamiczne, które wspiera mięśnie i stawy, poprawiając ich funkcję.
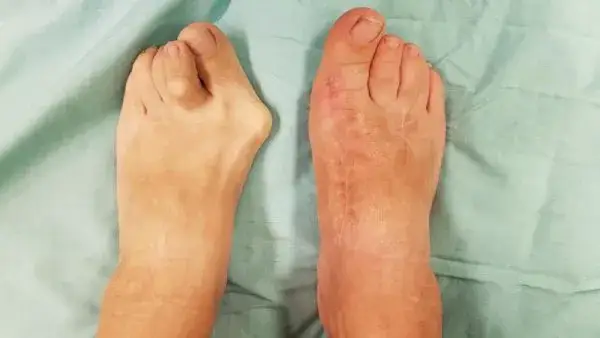
Kiedy domowe sposoby to za mało? Wszystko, co musisz wiedzieć o operacji haluksów
Mimo że zawsze staram się najpierw wyczerpać możliwości leczenia zachowawczego, zdarzają się sytuacje, gdy metody te okazują się niewystarczające. W takich przypadkach, gdy ból jest uporczywy, a deformacja postępuje, operacja haluksów staje się jedyną skuteczną opcją. To ważna decyzja, dlatego warto dobrze zrozumieć, kiedy jest ona wskazana i czego można się po niej spodziewać.
Operacja czy to jedyne wyjście? Wskazania do zabiegu chirurgicznego
Decyzja o operacji haluksów nigdy nie powinna być pochopna. Zawsze powinna być podjęta po wyczerpaniu innych możliwości i po dokładnej konsultacji z ortopedą. Główne wskazania do zabiegu chirurgicznego to:
- Brak ulgi po leczeniu zachowawczym: Jeśli mimo regularnych ćwiczeń, stosowania wkładek i fizjoterapii, ból i dyskomfort nadal są silne i nie ustępują.
- Silny, przewlekły ból: Ból, który znacząco utrudnia codzienne funkcjonowanie, chodzenie, a nawet spanie.
- Postępująca deformacja: Kiedy deformacja palucha jest na tyle zaawansowana, że wpływa na inne palce (np. prowadzi do palców młotkowatych) lub uniemożliwia noszenie normalnego obuwia.
- Ograniczenie ruchomości stawu: Gdy deformacja prowadzi do sztywności stawu i utraty jego funkcji.
- Nawracające stany zapalne: Częste obrzęki, zaczerwienienia i stany zapalne w obrębie haluksa.
Pamiętaj, że operacja jest rozwiązaniem problemu mechanicznego i ma na celu skorygowanie deformacji, co w konsekwencji prowadzi do ustąpienia bólu i poprawy funkcji stopy.
Od metody tradycyjnej po małoinwazyjną (MICA): Przegląd najpopularniejszych technik operacyjnych
Współczesna ortopedia oferuje wiele technik operacyjnych haluksów, a wybór tej właściwej zależy od stopnia deformacji, budowy stopy pacjenta i doświadczenia chirurga. Istnieje ponad 100 różnych metod, ale mogę wyróżnić kilka najpopularniejszych. Do tradycyjnych, „otwartych” technik należą m.in. osteotomia Scarf i osteotomia Chevron, które polegają na przecięciu kości śródstopia i jej przesunięciu w celu korekcji kąta palucha. Metoda Lapidusa jest z kolei stosowana przy większych deformacjach i niestabilności pierwszego stawu śródstopno-klinowatego. W ostatnich latach coraz większą popularność zdobywają metody małoinwazyjne, takie jak MICA (Minimally Invasive Chevron-Akin). Wykonuje się je przez niewielkie nacięcia (kilka milimetrów), co minimalizuje uszkodzenie tkanek miękkich. Główną zaletą technik małoinwazyjnych jest zazwyczaj mniejszy ból pooperacyjny, mniejsze blizny i często szybsza rekonwalescencja w porównaniu do metod tradycyjnych, choć nie każdy przypadek kwalifikuje się do tego typu zabiegu. Ostateczną decyzję o wyborze techniki zawsze podejmuje lekarz po dokładnej diagnostyce.
Operacja haluksów na NFZ czy prywatnie? Porównanie kosztów, czasu oczekiwania i procedur
Wielu pacjentów zastanawia się, czy operację haluksów można wykonać w ramach Narodowego Funduszu Zdrowia, czy lepiej zdecydować się na zabieg prywatny. Poniżej przedstawiam porównanie obu opcji:
| Kryterium | NFZ | Prywatnie |
|---|---|---|
| Dostępność | Tak (przy wskazaniach medycznych) | Tak |
| Czas oczekiwania | Długi (często od kilku miesięcy do kilku lat) | Krótki (zazwyczaj kilka tygodni) |
| Koszt | Brak (zabieg refundowany) | Ok. 3 000 zł 7 000 zł za stopę (w zależności od metody i placówki) |
| Procedury | Wymaga skierowania od lekarza rodzinnego, konsultacji ortopedycznej i kwalifikacji do zabiegu. | Szybsza konsultacja i planowanie zabiegu, często bez konieczności skierowania. |
Jak widać, główną różnicą jest czas oczekiwania i koszt. Jeśli ból jest bardzo silny i nie możesz czekać, opcja prywatna może być szybszym rozwiązaniem, choć wiąże się z niemałym wydatkiem.
Życie po operacji: Jak wygląda rekonwalescencja i rehabilitacja krok po kroku?
Operacja to dopiero początek drogi do zdrowych stóp. Kluczowym elementem sukcesu jest odpowiednia rekonwalescencja i rehabilitacja. Oto, czego możesz się spodziewać:
- Bezpośrednio po operacji: Stopa będzie unieruchomiona w specjalnym bucie ortopedycznym lub opatrunku. Przez pierwsze dni konieczne będzie odciążanie operowanej kończyny, często z pomocą kul. Ból jest kontrolowany lekami przeciwbólowymi.
- Pierwsze tygodnie (1-6 tygodni): W tym okresie kluczowe jest ścisłe przestrzeganie zaleceń lekarza. Stopa musi być odciążana, a specjalne obuwie pooperacyjne jest obowiązkowe. Zazwyczaj rozpoczyna się delikatne ćwiczenia ruchowe, aby zapobiec sztywności stawów. Ważne jest również dbanie o higienę rany i regularne zmiany opatrunków.
- Fizjoterapia (od 2-3 tygodnia): Indywidualnie dobrana rehabilitacja jest absolutnie niezbędna. Fizjoterapeuta pomoże przywrócić pełen zakres ruchu w stawie, wzmocnić mięśnie stopy i poprawić jej biomechanikę. Mogą być stosowane zabiegi fizykoterapeutyczne (laser, ultradźwięki) oraz terapia manualna.
- Powrót do pełnej sprawności (6 tygodni do 3 miesięcy): Czas powrotu do pełnej aktywności zależy od rodzaju operacji, indywidualnych predyspozycji i zaangażowania w rehabilitację. Stopniowo można zwiększać obciążenie stopy, wracać do normalnego obuwia i aktywności fizycznej. Ważne jest, aby nie forsować stopy i słuchać sygnałów, jakie wysyła organizm.
- Długoterminowa profilaktyka: Nawet po udanej operacji, kluczowe jest kontynuowanie profilaktyki, takiej jak noszenie odpowiedniego obuwia i wykonywanie ćwiczeń wzmacniających, aby zminimalizować ryzyko nawrotu problemu.
Lepiej zapobiegać niż leczyć: Twoja strategia na zdrowe stopy bez haluksów
Zawsze powtarzam, że najlepszym leczeniem jest profilaktyka. W przypadku haluksów to powiedzenie jest szczególnie trafne. Dbanie o stopy na co dzień może znacząco zmniejszyć ryzyko ich powstawania, a także zapobiec nawrotom po leczeniu. To inwestycja w komfort i zdrowie na lata.
Buty, które kochają Twoje stopy: Praktyczny poradnik zakupowy
Wybór odpowiedniego obuwia to jeden z najważniejszych elementów profilaktyki haluksów. Z mojego doświadczenia wynika, że wiele problemów ze stopami zaczyna się właśnie od źle dobranych butów. Oto kilka wskazówek:
- Unikaj wysokich obcasów: Obcasy powyżej 3-4 cm znacząco zwiększają nacisk na przodostopie, sprzyjając deformacji. Jeśli musisz je nosić, rób to sporadycznie i na krótki czas.
- Pożegnaj wąskie noski: Buty ze zwężanymi noskami ściskają palce, zmuszając je do nienaturalnej pozycji. Wybieraj obuwie z szerokim noskiem, który pozwala palcom swobodnie się ułożyć.
- Postaw na stabilność i amortyzację: Dobre buty powinny mieć stabilną podeszwę, zapewniającą odpowiednią amortyzację. Unikaj zbyt płaskich i sztywnych podeszw.
- Naturalne materiały: Skóra lub inne oddychające materiały zapewniają komfort i zapobiegają otarciom.
- Pamiętaj o rozmiarze: Zawsze przymierzaj buty wieczorem, kiedy stopy są lekko opuchnięte. Upewnij się, że masz wystarczająco miejsca przed palcami (ok. 0,5-1 cm).
Inwestycja w dobrej jakości, wygodne buty to inwestycja w zdrowie Twoich stóp.
Profilaktyka w codziennym życiu: Proste nawyki, które chronią przed deformacją
Oprócz odpowiedniego obuwia, istnieje kilka prostych nawyków, które możesz wdrożyć w swoje codzienne życie, aby chronić stopy przed haluksami:
- Kontrola wagi: Utrzymywanie prawidłowej masy ciała zmniejsza obciążenie stóp, co jest kluczowe w profilaktyce haluksów i innych problemów ortopedycznych.
- Regularna aktywność fizyczna: Nie chodzi tylko o bieganie czy intensywne treningi. Regularne spacery, pływanie, czy jazda na rowerze pomagają wzmocnić mięśnie stóp i poprawić ich ukrwienie.
- Ćwiczenia stóp: Nawet jeśli nie masz haluksów, regularne wykonywanie prostych ćwiczeń wzmacniających i rozciągających mięśnie stóp, takich jak te opisane wcześniej, pomoże utrzymać je w dobrej kondycji.
- Pielęgnacja stóp: Regularne nawilżanie, usuwanie zrogowaciałego naskórka i dbanie o paznokcie to podstawa zdrowych stóp.
- Unikanie długotrwałego stania: Jeśli Twoja praca wymaga długotrwałego stania, staraj się robić krótkie przerwy, rozciągać stopy i zmieniać pozycję.
Przeczytaj również: Operacja haluksa: Metody, rekonwalescencja, koszty wszystko co musisz wiedzieć
Ryzyko nawrotu po operacji: Jak zminimalizować szansę na powrót problemu?
Niestety, nawet po udanej operacji haluksów istnieje pewne ryzyko nawrotu deformacji. Jest to szczególnie ważne, jeśli pierwotna przyczyna (np. genetyka, płaskostopie) nie została w pełni skorygowana lub jeśli pacjent nie przestrzega zaleceń pooperacyjnych. Aby zminimalizować to ryzyko, kluczowe jest kontynuowanie profilaktyki. Oznacza to przede wszystkim noszenie odpowiedniego obuwia zapomnij o butach na wysokim obcasie i z wąskimi noskami. Regularne wykonywanie ćwiczeń wzmacniających stopy oraz, w razie potrzeby, stosowanie wkładek ortopedycznych, jest równie ważne. Pamiętaj, że operacja koryguje istniejącą deformację, ale nie zmienia Twoich predyspozycji. Dbanie o stopy po zabiegu to proces ciągły, który wymaga świadomości i konsekwencji, ale jest to cena za długotrwały komfort i brak bólu.

