Haluksy, znane również jako paluch koślawy, to problem, który dotyka coraz więcej osób, znacząco wpływając na komfort życia i estetykę stóp. Wiem, jak frustrujące może być zmaganie się z bólem i ograniczeniami, dlatego przygotowałem ten kompleksowy przewodnik. Znajdziesz w nim zarówno sprawdzone domowe sposoby i zalecenia profilaktyczne, jak i szczegółowe informacje o profesjonalnym leczeniu, w tym operacyjnym, co pozwoli Ci podjąć świadomą decyzję o dalszych krokach w walce z tą dolegliwością.
Skąd się biorą haluksy i dlaczego to tak powszechny problem?
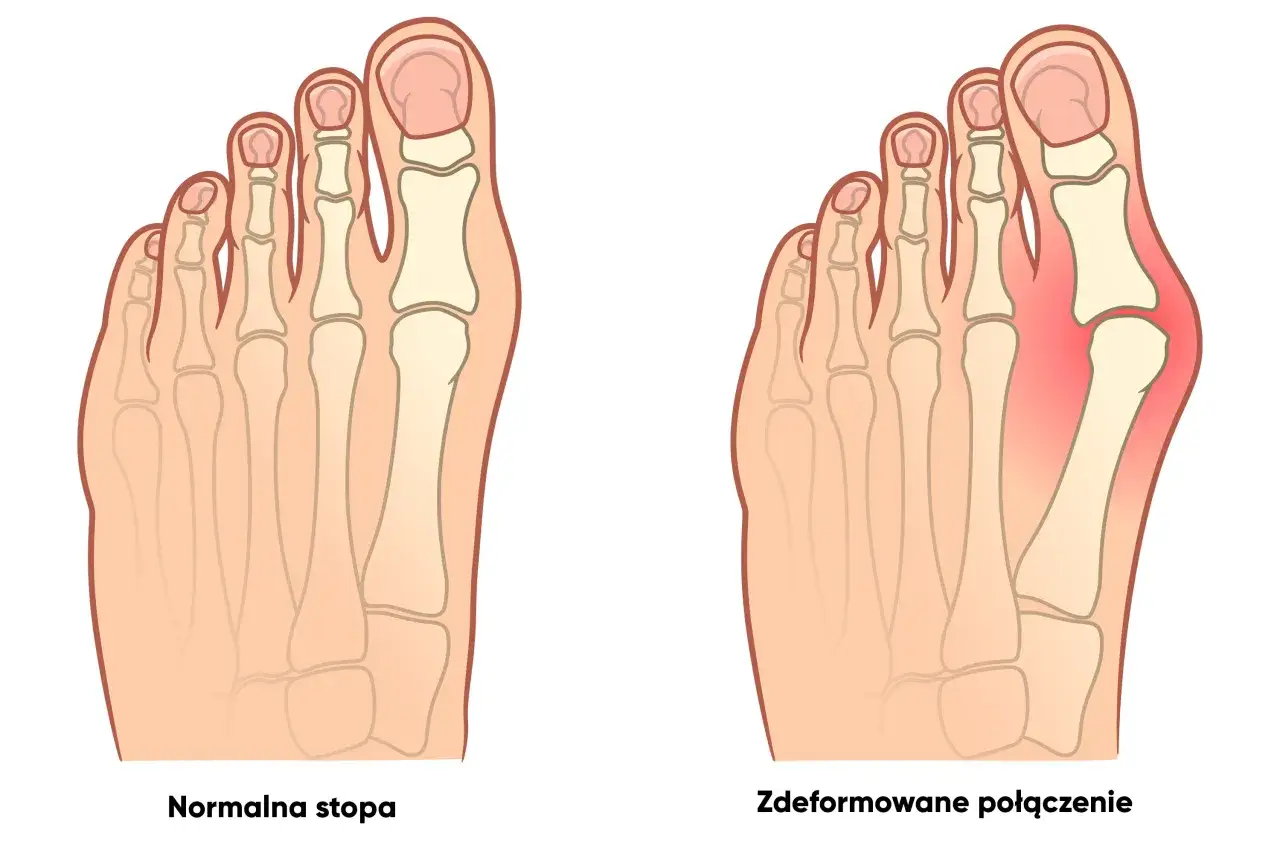
Paluch koślawy: cichy wróg komfortu czym dokładnie jest?
Haluks, czyli paluch koślawy (medycznie hallux valgus), to nic innego jak deformacja stawu śródstopno-paliczkowego palucha. Charakteryzuje się ona odchyleniem dużego palca stopy w kierunku pozostałych palców, co prowadzi do powstania bolesnego guzka po wewnętrznej stronie stopy. To schorzenie jest niestety bardzo powszechne; badania pokazują, że może dotyczyć nawet co czwartej kobiety w Polsce po 50. roku życia, choć coraz częściej obserwuję je również u młodszych osób.
Geny czy szpilki? Odkrywamy prawdziwe przyczyny powstawania haluksów
- Predyspozycje genetyczne: Moje doświadczenie i dane medyczne jasno wskazują, że genetyka odgrywa tu kluczową rolę, odpowiadając za około 70% przypadków. Jeśli Twoi rodzice lub dziadkowie mieli haluksy, istnieje większe prawdopodobieństwo, że i Ty się z nimi zmierzysz.
- Nieodpowiednie obuwie: Drugim, równie ważnym czynnikiem, który niestety często przyspieszamy sami, jest noszenie butów na wysokim obcasie z wąskimi noskami. Takie obuwie nienaturalnie uciska palce i obciąża przodostopie, sprzyjając powstawaniu i pogłębianiu deformacji.
Pierwsze sygnały, których nie wolno ignorować jak rozpoznać początek problemu?
Wczesne rozpoznanie haluksów jest kluczowe dla skutecznego leczenia. Zwróć uwagę na następujące objawy:
- Ból w okolicy dużego palca: Początkowo może być sporadyczny, nasilający się po dłuższym chodzeniu lub noszeniu niewygodnych butów.
- Pojawienie się widocznego zgrubienia (guzka): Po wewnętrznej stronie stopy, u podstawy dużego palca, zaczyna tworzyć się charakterystyczny "guzek".
- Zaczerwienienie i stan zapalny: Skóra nad guzkiem może być zaczerwieniona, tkliwa i cieplejsza w dotyku, co świadczy o toczącym się stanie zapalnym.
- Dyskomfort podczas noszenia dopasowanego obuwia: Nawet buty, które wcześniej były wygodne, zaczynają uciskać i powodować ból.

Nieinwazyjne sposoby na haluksy które przynoszą ulgę
Zanim pomyślisz o operacji, istnieje wiele skutecznych metod nieinwazyjnych, które mogą przynieść znaczną ulgę i spowolnić postęp deformacji. W mojej praktyce zawsze rekomenduję rozpoczęcie od nich.
Domowe SPA dla stóp: skuteczne ćwiczenia, które możesz robić przed telewizorem
Regularne ćwiczenia korekcyjne są fundamentem leczenia zachowawczego. Nie wymagają specjalistycznego sprzętu i można je wykonywać w domu:
- Chwytanie palcami drobnych przedmiotów: Spróbuj podnosić palcami stóp małe kulki, ołówki lub kawałki materiału. To świetnie wzmacnia mięśnie krótkie stopy.
- Rolowanie małej piłeczki pod stopą: Użyj piłeczki tenisowej lub specjalnej piłeczki z kolcami. Roluj ją pod stopą od palców do pięty, delikatnie uciskając. To rozluźnia powięź podeszwową i poprawia krążenie.
- "Pisanie" alfabetu paluchem w powietrzu: Usiądź wygodnie i unieś stopę. Następnie spróbuj "pisać" paluchem w powietrzu kolejne litery alfabetu. To ćwiczenie poprawia zakres ruchu i kontrolę nad palcem.
- Rozciąganie palców przy użyciu taśmy rehabilitacyjnej: Załóż taśmę na duży palec i delikatnie odciągaj go na zewnątrz, w kierunku małego palca, utrzymując przez kilka sekund. To pomaga w korekcji ustawienia palucha.
Wkładki, separatory, aparaty korekcyjne co naprawdę działa?
Zaopatrzenie ortopedyczne odgrywa ważną rolę w zarządzaniu haluksami. Indywidualnie dobrane wkładki ortopedyczne korygują nieprawidłowe ustawienie stopy, rozkładając naciski i odciążając przodostopie. Z kolei aparaty korekcyjne (szyny), stosowane na noc lub w ciągu dnia, mają za zadanie utrzymać paluch w prawidłowej pozycji. Muszę podkreślić, że choć te rozwiązania nie cofną istniejącej deformacji kostnej, to znacząco poprawiają komfort chodzenia, zmniejszają ból i co najważniejsze, spowalniają postęp wady. To nie jest magiczne lekarstwo, ale bardzo skuteczny element terapii.
Rola fizjoterapeuty w walce z bólem: jakie zabiegi warto rozważyć?
Fizjoterapia jest nieocenionym wsparciem w leczeniu haluksów. Specjalista może zastosować szereg zabiegów, których głównym celem jest redukcja bólu i stanu zapalnego, a także poprawa funkcji stopy:
- Terapia manualna: Specjalistyczne techniki mobilizacji i manipulacji stawów stopy, mające na celu przywrócenie prawidłowej ruchomości.
- Kinesiotaping: Aplikacja elastycznych plastrów na skórę, które wspierają mięśnie, zmniejszają obrzęk i korygują ustawienie palucha.
- Jonoforeza: Zabieg z wykorzystaniem prądu elektrycznego do wprowadzania leków przeciwzapalnych bezpośrednio w obszar bólu.
- Pole magnetyczne: Terapia, która wspomaga regenerację tkanek i działa przeciwzapalnie.
Buty, które leczą jak wybrać obuwie, by zatrzymać postęp haluksów?
Wybór odpowiedniego obuwia to absolutna podstawa profilaktyki i leczenia haluksów. Moim zdaniem, to jeden z najważniejszych czynników, który możesz kontrolować. Oto kluczowe cechy butów przyjaznych stopom z haluksami:
- Szeroki nosek: Palce powinny mieć swobodę ruchu i nie być ściśnięte. Unikaj butów o szpiczastych noskach.
- Niski obcas (do 3 cm): Wysokie obcasy przenoszą ciężar ciała na przodostopie, zwiększając nacisk na haluksy. Płaskie buty lub te na niskim, stabilnym obcasie są najlepszym wyborem.
- Elastyczne, nieuciskające materiały: Skóra naturalna lub oddychające tkaniny, które dopasowują się do kształtu stopy, są znacznie lepsze niż sztywne, syntetyczne materiały.
- Stabilna podeszwa: Zapewnia odpowiednie wsparcie dla łuków stopy.
Operacja haluksów kiedy jest konieczna i na czym polega?
Jeśli metody zachowawcze nie przynoszą ulgi, a ból i deformacja znacząco utrudniają codzienne funkcjonowanie, wówczas warto rozważyć leczenie operacyjne. To ostateczność, ale często jedyna droga do pełnego komfortu.
Decyzja o operacji: jakie są medyczne wskazania do zabiegu?
Decyzja o operacji nigdy nie powinna być pochopna. Wskazania medyczne do zabiegu obejmują przede wszystkim zaawansowane stadia deformacji, kiedy haluks jest duży, powoduje silny, przewlekły ból, który nie ustępuje po leczeniu zachowawczym, oraz znacząco utrudnia codzienne funkcjonowanie chodzenie, stanie, a nawet znalezienie odpowiedniego obuwia. Ważne jest, aby pamiętać, że operacja to nie tylko kwestia estetyki, ale przede wszystkim poprawy biomechaniki stopy i eliminacji bólu.Od Scarf po metody małoinwazyjne (MIS) przegląd technik operacyjnych
W Polsce stosuje się ponad 150 różnych technik operacyjnych haluksów. Poniżej przedstawiam te najpopularniejsze, z którymi spotykam się w swojej praktyce:| Metoda operacyjna | Krótki opis | Główne zastosowanie |
|---|---|---|
| Scarf/Chevron | Osteotomie (przecięcie kości) w obrębie pierwszej kości śródstopia, mające na celu jej prawidłowe ustawienie i korekcję kąta. | Najczęściej stosowana w umiarkowanych i zaawansowanych deformacjach. |
| Lapidus | Usztywnienie (artrodeza) stawu klinowato-śródstopnego, stabilizujące podstawę pierwszej kości śródstopia. | Stosowana przy dużej niestabilności stopy, płaskostopiu poprzecznym i nawrotowych haluksach. |
| Nowoczesne techniki małoinwazyjne (MICA/MIS) | Zabiegi wykonywane przez niewielkie nacięcia w skórze (ok. 2-3 mm) za pomocą specjalnych narzędzi i kontroli rentgenowskiej. | Zyskują na popularności ze względu na mniejszy ból pooperacyjny, mniejsze blizny i szybszy powrót do sprawności, szczególnie w umiarkowanych deformacjach. |
Operacja na NFZ czy prywatnie? Porównanie kosztów i czasu oczekiwania
Decyzja o wyborze ścieżki leczenia operacyjnego często wiąże się z pytaniem o koszty i dostępność. Oto porównanie:
| Kryterium | Operacja na NFZ | Operacja prywatnie |
|---|---|---|
| Koszt | Refundowana przez NFZ (bezpłatna dla pacjenta). | Od 7 000 zł do 15 000 zł za jedną stopę (w zależności od metody i kliniki). |
| Czas oczekiwania | Od kilku miesięcy do ponad 2 lat (zależnie od województwa i placówki). | Krótki termin (zazwyczaj do kilku tygodni). |
| Standard opieki | Zgodny ze standardami NFZ, może się różnić między placówkami. | Często wyższy standard (np. jednoosobowe sale, szybszy dostęp do fizjoterapii). |
Życie po zabiegu: jak wygląda rekonwalescencja i powrót do sprawności?
Rekonwalescencja po operacji haluksa to proces, który wymaga cierpliwości i dyscypliny. W przypadku tradycyjnych metod, takich jak Scarf czy Chevron, pacjent zazwyczaj musi chodzić w specjalnym bucie ortopedycznym przez około 6-8 tygodni. Pełny powrót do sprawności, w tym możliwość uprawiania sportu, może zająć od 3 do 6 miesięcy. Nowoczesne techniki małoinwazyjne (MICA/MIS) często skracają ten okres, pozwalając na szybsze obciążanie stopy i wcześniejszy powrót do codziennych aktywności, choć i tak niezbędna jest odpowiednia rehabilitacja.Przeczytaj również: Bolące haluksy: Co naprawdę pomaga? Ulga i leczenie krok po kroku.
Jak zapobiegać haluksom i uniknąć ich nawrotu?
Profilaktyka jest zawsze lepsza niż leczenie. Nawet po udanej operacji, kluczowe jest wdrożenie odpowiednich nawyków, aby zminimalizować ryzyko nawrotu problemu.
Codzienne nawyki, które chronią Twoje stopy
Oto proste, ale skuteczne nawyki, które pomogą Ci utrzymać stopy w dobrej kondycji:
- Regularne wykonywanie ćwiczeń stóp: Poświęć 5-10 minut dziennie na ćwiczenia wzmacniające i rozciągające mięśnie stóp. To naprawdę robi różnicę.
- Noszenie wygodnego obuwia: Wybieraj buty z szerokim noskiem, na płaskim lub niskim obcasie, wykonane z naturalnych, oddychających materiałów.
- Unikanie długotrwałego stania w butach na wysokim obcasie: Jeśli musisz nosić szpilki, staraj się ograniczyć czas ich noszenia i rób przerwy na rozluźnienie stóp.
- Utrzymywanie prawidłowej masy ciała: Nadwaga zwiększa obciążenie stóp, co może sprzyjać powstawaniu haluksów.
- Regularne wizyty u podologa: Specjalista może wcześnie wykryć nieprawidłowości i doradzić odpowiednie działania profilaktyczne.
Czy haluksy mogą "odrosnąć" po operacji?
To pytanie często słyszę od pacjentów. Niestety, ryzyko nawrotu haluksów po operacji istnieje i szacuje się je na około 10-15%. Nie jest to jednak powód do zmartwień, jeśli podejdziemy do tego świadomie. Kluczowe dla zminimalizowania tego ryzyka jest ścisłe przestrzeganie zaleceń pooperacyjnych, a zwłaszcza stała zmiana nawyków obuwniczych. Jeśli po operacji wrócisz do noszenia butów na wysokim obcasie z wąskimi noskami, niestety zwiększasz szanse na to, że problem powróci. Długoterminowy sukces leczenia zależy w dużej mierze od Twojej konsekwencji i dbałości o stopy.

